うつや躁は気分障害による症状で、正式な病名は次のとおりです。
- 反応性うつ病・大うつ病:うつ状態のみの症状
- 双極性障害:うつ状態と躁状態が併発
- 単極性躁病:躁状態のみの症状
これらの疾患も発症機序は正確には解明されておらず、アミン仮説(脳内のノルアドレナリン・セロトニンの減少でうつとなり、増加で躁となる)が有力視されています。
よって、使用される薬も脳内伝達物質に関連するもので、症状の緩和はできますが病因を解消するとは言い難く、対症療法のレベルです。
抗うつ薬
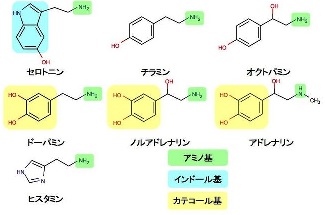
多くは、中枢神経のシナプス間隙において、モノアミンの再取込を阻害することで刺激伝達を亢進する薬です。
モノアミンとはMAO阻害薬の説明でも紹介した体内物質で、図のものが該当します。
アミン仮説で登場したノルアドレナリンとセロトニンもモノアミン類です。
再取込阻害以外の作用で中枢のノルアドレナリンやセロトニンを刺激する薬も抗うつ薬に分類されます。
双極性障害に使用すると、躁転と呼ぶ躁状態が出現することがありますので、一般にはうつ病にしか使用しません。
三環系抗うつ薬
ノルアドレナリン・セロトニンの再取込を阻害して作用を高める薬で、うつ症状の改善に昔から使われている薬です。
末梢ではムスカリン受容体を遮断する作用があり、抗コリン薬が禁忌とされる疾患に対しては同じく禁忌ですし、便秘や口渇などにも注意が必要です。
ヒスタミンH1受容体遮断作用もありますが、これによって問題となる眠気は、中枢の5HT2受容体刺激による睡眠障害の方が強く現れ、むしろ不眠が問題になるケースの方が多いようです。
第一世代のイミプラミン・アミトリプチリン等と、第二世代のアモキサピン・ロフェプラミン等があり、第二世代は抗コリン作用が若干弱くなっています。
四環系抗うつ薬
三環系と同じ作用機序を持つ薬ですが、抗コリン作用や5HT2受容体刺激作用は弱いので、三環系が使用できない場合に選択されることが多いです。
ただし、主作用も弱いために、第一選択されるケースはほとんどありません。
代表薬はマプロチニンで、構造的にはセチプチリン・ミアンセリンもこの系統なのですが、作用機序から後で紹介するα2受容体阻害薬に分類されます。
SSRI(選択的セロトニン再取込阻害薬)
セロトニンに選択的に作用し、他のモノアミンに対する作用は非常に弱く、この薬の登場によってうつ病治療が大きく前進したと言われています。
禁忌とする疾患や重篤な副作用がなく、三環系抗うつ薬よりも使いやすい薬です。
セロトニンは消化管に作用するオータコイドでもありますので、投与初期に刺激作用が強く現れ、吐気や下痢を起こすことがあります。(一週間程度で収まります)
他には、ギャンブルに執着するという報告と、自殺企図が多いという報告があります。(自殺企図はうつ病患者に共通する事象で、SSRIに特有ではないと考えられています)
SNRI(選択的セロトニン・ノルアドレナリン再取込阻害薬)
セロトニンとノルアドレナリンに選択的に作用し、他への作用は弱い薬です。
SSRIと同様に禁忌疾患や重篤な副作用がなく、アミン仮説から考えても理想的な薬ですが、効果はSSRIよりも若干穏やかです。
近年、神経障害性疼痛を対象に使用されることが多くなりました。
NaSSA(選択的セロトニン・ノルアドレナリン作動薬)
α2受容体と5HT2・5HT3受容体を選択的に阻害する薬です。
阻害薬なのに作動薬と名付けられているのは、α2受容体の阻害によってノルアドレナリンの遊離が促進されることと、5HT2・5HT3受容体の阻害によって相対的に5HT1受容体が刺激されるためです。
今まで紹介した再取込阻害とは作用が違いますので、他の薬が使用できない場合や効果がない場合に選択されます。
また、5HT2受容体を阻害しますので、睡眠障害がある者に適しています。
α2受容体阻害薬
ノルアドレナリンの遊離を止めるように働くα2受容体を阻害することで、ノルアドレナリンの放出を促進する薬です。
構造的には四環系抗うつ薬にも分類されますので、全くセロトニンに作用しないわけではありません。
抗うつ薬は、程度差はありますがセロトニンの作用を強める作用を持っています。
これらの薬を高用量あるいは併用して使用する場合に、セロトニン症候群というセロトニンの作用が過剰に発現する副作用に注意が必要です。
具体的な症状は、緊張・吐気・下痢・頭痛・振戦などです。
紹介した薬が登場する以前には、アンフェタミンやカフェインなどの中枢刺激薬や、MAO阻害薬が使用されていました。
いずれも副作用が強く、今ではうつ病の治療に使用されることはありません。
MAO阻害薬は大部分の抗うつ薬と併用禁忌です。
抗躁薬(気分安定薬)
炭酸リチウムはノルアドレナリンα1受容体の刺激を抑えて抗躁作用を発現するのではないかと思われていますが、未だに作用機序は解明されていません。
一定の血中濃度を維持することで症状発現を抑える薬で、予防的に使用します。
神経毒性や心毒性・腎毒性があり、過量でリチウム中毒を起こす場合もありますので、TDM(薬物血中濃度モニタリング)の対象薬剤になっています。
リチウム中毒では、意識障害・発語障害・知覚障害・血圧低下・不整脈・嘔吐・下痢などが起こり、重症では急性腎不全を誘発します。
甲状腺ホルモン分泌障害や腎性尿崩症の誘発も報告されており、しっかりとした経過観察が必要な薬です。
他には、バルブロ酸ナトリウム・カルバマセピン・ラモトリギンという抗てんかん薬や、アリピプラゾール・オランザピンという非定型抗精神病薬も使用されます。