
| 治療計画病名 一覧 | |||
|---|---|---|---|
| 白内障 | 緑内障 | 糖尿病性網膜症 | 加齢性黄斑変性症 |
| 麦粒腫、霰粒腫(ものもらい) | 疲れ目 | 仮性近視(調節痙攣) | 飛蚊症 |
| アレルギー性結膜炎(花粉症) | |||

飛蚊症の原因(その1)・・・後部硝子体剥離
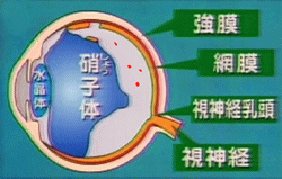
眼球のなかには硝子体という透明なゼリー状の物質があります。
硝子体はヒアルロン酸とコラーゲンで作られていますが加齢とともにそれらは変性して縮んできます(皮膚や関節と同様です)。
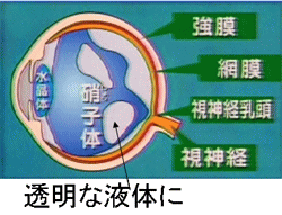
しかし、このように硝子体が変性してきてもその隙間には透明な液体に置き換わりますので見え方は変わらず心配はありません

その時に置き換わった液体の部分にコラーゲンの線維が入ってきます。
その液体の中に浮遊している繊維が網膜の上に影を作るときに飛蚊症となります。
線維は液体の中に浮遊していますので目を動かすと一緒に動きます。 そのために蚊が飛んでいるように感じるのです。
その繊維の形や大きさによって、「髪の毛が見える」「雲みたいなものが見える」「アメーバーが見える」などのいろいろな症状が出現します
本質は網膜に映った繊維の影なので、「明るいところ」「白いもの」を見たときに感じやすくなります。
(後部硝子体剥離の生じていない若い年齢では、硝子体の繊維や細胞が見えているケースもあります)
飛蚊症の原因(その2)・・・網膜裂孔、網膜剥離
しかし、さらに硝子体が縮んでくるときに硝子体が網膜を引っ張ります。
その時に網膜が弱いと硝子体によって引っ張られた網膜がちぎれて穴が開いてしまうことがあります(網膜裂孔)。
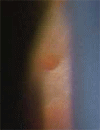 (← 網膜にあいた穴)
(← 網膜にあいた穴)
穴が開くときに網膜の色素や血液が液体の部分に浮遊して、やはり網膜に影を作り飛蚊症を感じます。
さらに、硝子体が網膜を引っ張るときに、網膜に異常な信号が走って光が周辺に見えることがあります(光視症)。光が見えているのは硝子体が網膜を引っ張っているサインで、光が見えた後に飛蚊症が見えれば要注意です。
穴があいているのにそのままにしておくと、液体がじわじわ裏側の網膜に回り込み網膜剥離を生じます。
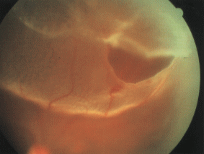 (← 網膜剥離の方の写真)
(← 網膜剥離の方の写真)
詳しくはYOU-TUBE動画でも
2.治療目標
飛蚊症が生じたときに鑑別しておかなければいけないのは、網膜裂孔から生じる網膜剥離です。
飛蚊症の方が来院された場合には、必ず散瞳して眼底検査を行い網膜裂孔がないかを探します (散瞳検査の詳細はこちら)。
もしも網膜裂孔が見つかれば網膜剥離にならないよう、網膜裂孔の周囲に網膜光凝固を行います(レーザー治療)
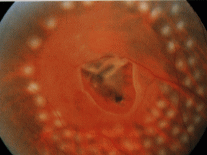 (← 網膜裂孔にレーザーを行った直後の写真)
(← 網膜裂孔にレーザーを行った直後の写真)
 (←レーザーはこのようなスタイルで行います)
(←レーザーはこのようなスタイルで行います)
3.いつまで通院していただくか
後部硝子体剥離など加齢や、硝子体の構造上の濁りからきている飛蚊症については心配はありません。 裂孔がないことが確認できれば2回目以降の通院は必要はありません。
網膜裂孔が発見され網膜光凝固を行った方は、裂孔周囲の瘢痕が確認されるまで定期的に通院していただきます。
網膜裂孔を生じた方は網膜の弱い方です。
そのため他の方よりも新しい穴があく危険性が増します。
裂孔の周囲が瘢痕になったらもう一生大丈夫というわけではありません。
瘢痕が確認された後も通院の間隔をあけて、新しい穴が開いていないかを定期的にみさせていただきます。
飛蚊症の原因(それ以外)・・・ぶどう膜炎
飛蚊症以外に、充血やかすみ、痛みがともなう事があります。
ひどくなるとこのように虹彩が癒着して瞳孔の形が変形して視力が低下してしまいます。
早期に治療を行わないと視力の低下の後遺症が残る可能性があります。
もちろんぶどう膜炎がでていないかも飛蚊症で来院された時には一緒に調べます。
以下は 飛蚊症の治療計画です。